
Arginin und Potenz: Natürliche Unterstützung oder nur ein Mythos?
Arginin und Potenz: Natürliche Unterstützung oder nur ein Mythos?
Arginin – eine einfache Aminosäure mit erstaunlicher Wirkung. Sie kann Blutgefäße entspannen, den Blutfluss verbessern und sogar die Potenz beeinflussen. Doch während…
Mitochondrien: Wie Ihre Zellkraftwerke über Energie, Gesundheit und Alterung entscheiden
Ein Körper ohne Energie ist wie eine Lampe ohne Strom. Und doch irren Millionen Menschen von Arzt zu Arzt, suchen nach Lösungen für ihre chronische Erschöpfung, ihre Konzentrationsprobleme oder ihre diffuse Schmerzsymptomatik – ohne zu…
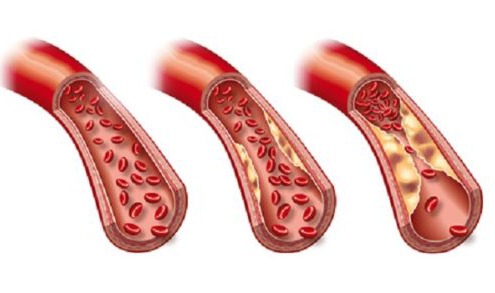
Cholesterinwerte im Wandel der Zeit – Eine persönliche Reflexion
Cholesterinwerte im Wandel der Zeit - Eine persönliche Reflexion
Ich stamme ja aus einer Ärztefamilie. Seit meinen Jugendtagen kann ich mich an die lebhaften Diskussionen zum Cholesterin erinnern - oder viel mehr zu den Cholesterinwerten.
Dabei…

Die stille Krise: Warum Magnesiummangel Frauen in jedem Alter trifft
AllgemeinSeit mehr als 25 Jahren arbeite ich mit Patienten, die zu mir kommen, weil Ihnen die Schulmedizin nicht helfen konnte oder weil diese krank sind oder einfach nur das Gefühl haben, aus dem Gleichgewicht geraten zu sein.
Dabei bin ich immer…
Lubricin: Das körpereigene Schmiermittel, das Ihre Gelenke schützt und vor Arthrose bewahren könnte
Stellen Sie sich vor, Ihre Gelenke könnten sich ein Leben lang reibungslos bewegen – ohne Schmerzen, ohne Entzündungen. Klingt zu schön, um wahr zu sein? Genau diese Rolle übernimmt Lubricin, ein faszinierendes Protein, das als natürliches…

Irisin: Der geheimnisvolle Muskel-Botenstoff und seine Rolle bei Fettabbau, Knochenstärkung und Herzgesundheit
Was wäre, wenn Ihr Körper einen natürlichen Schalter hätte, um Fett zu verbrennen, Ihre Knochen zu stärken und Ihr Herz zu schützen – und das alles gleichzeitig? Das klingt nach Science-Fiction, oder? Doch genau das verspricht Irisin,…

Fischöl – Gefahren, Alternativen und was wirklich gesund ist
Fischöl - Gefahren, Alternativen und was wirklich gesund ist
Jeder glaubt es inzwischen: Fischöl ist gesund. Essen nicht die Japaner als Inselvolk besonders viel Fisch, teilweise sogar rohen Fisch, und leben nicht dort die ältesten…

Monolaurin und Laurinsäure: Die Alternativen zu synthetischen Antibiotika?
Monolaurin und Laurinsäure entstehen im Darm aus Fetten des Kokosöls. Studien zeigen, dass die organischen Verbindungen gegen Infektionen mit Viren, Bakterien und Pilzen helfen.
Monolaurin ist ein Monoglycerid der Laurinsäure
Glyceride…

Neues aus der Giftküche: Fluor/Fluorid als Neurotoxin klassifiziert
Es gibt eine Reihe von Leuten, die schon seit langer Zeit behauptet haben, dass Fluorverbindungen, speziell Fluorid, neurotoxische Eigenschaften besitzen und daher im menschlichen und tierischen Organismus fehl am Platze sind.
Dennoch behauptet…

Juice Plus – Kritik und Test
Ich bekomme immer zahlreiche Fragen zu Produkten. Eine Leserin meines Beitrags Multivitamine - Ja oder Nein? stellt in Kommentar 31 die Frage:
"In meinem Bekanntenkreis wurde eine Familie von der, wie ich finde, "Juice Plus Sekte" eingefangen.…
