Schlagwortarchiv für: Böse Fette
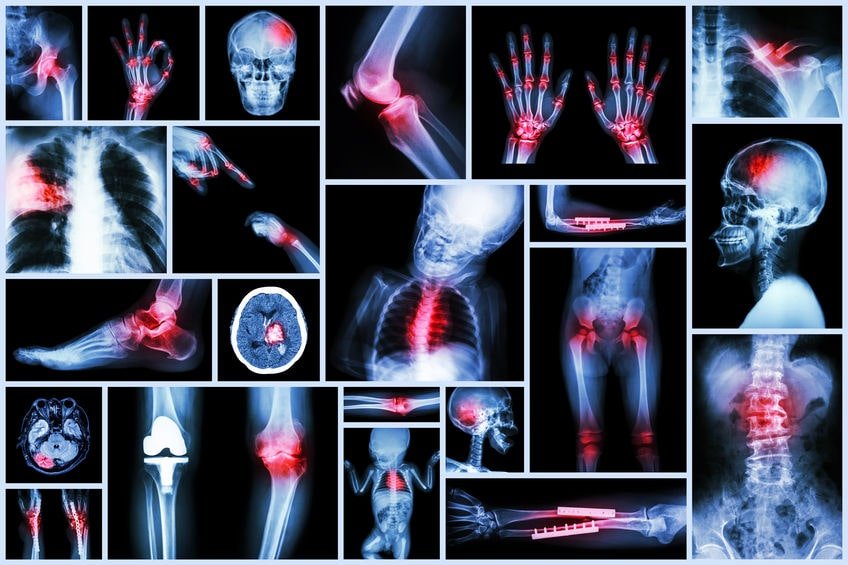
Arachidonsäure – Hier wissenschaftlich fundiert: Fakten, Studien & Bewertung
Viele kennen den Begriff nicht, doch im Hintergrund zahlreicher chronischer Beschwerden spielt sie eine entscheidende Rolle: Arachidonsäure. Diese Fettsäure wirkt wie ein versteckter Verstärker für Entzündungsprozesse – nicht laut, nicht…

Böse Fette, gute Fette? Irrtümer und Unwahrheiten die immer noch erzählt werden…
Gute Fette und böse Fette. Gibt es das wirklich? Bevor ich zu den Fakten komme, muss ich ein wenig "historisch" werden.
Denn diese ganze "gute Fette/schlechte Fette" - Geschichte hatte eine nette Vorgeschichte.
Im März 2016 brachte ich…
